子宮頸がんについて コラム2020.11.24
子宮頸がんとは
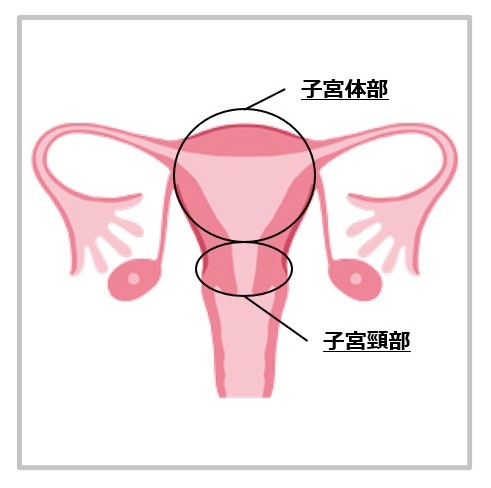
子宮下部の管状の部分を子宮頸部(けいぶ)、子宮上部の袋状の部分を子宮体部(たいぶ)と呼び、それぞれの部位に生じるがんを子宮頸がん、子宮体がんといいます。
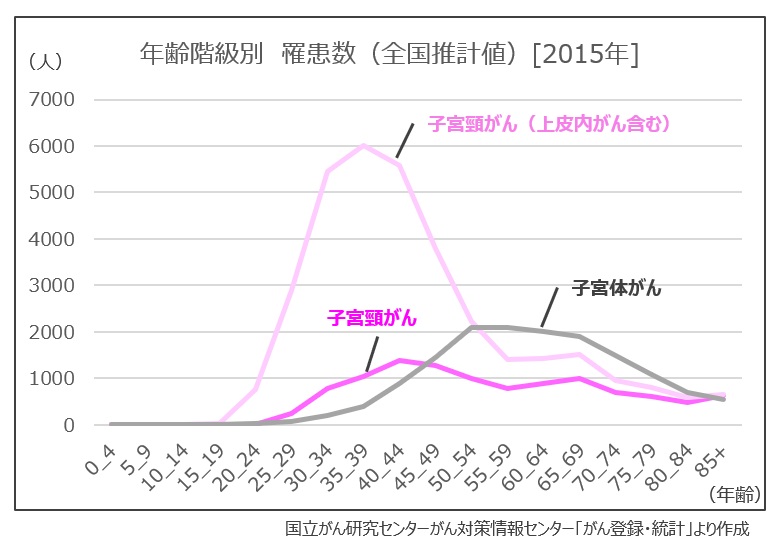
子宮頸がんの統計的な特長は比較的若い年代から発症する点で、20代後半から罹患者数が増え始めます。また、前がん病変と呼ばれる上皮内がんを含めると20代前半から急激に増加することが分かります。国内では、毎年約1万人の女性が子宮頸がんに罹患しますが、上皮内がんを含めるとその数字は約3.5万人にのぼり、約3,000人の方が命を落としています。また、命は助かったとしても、手術によって妊娠が出来なくなることも少なくありません。
子宮頸がんの統計的な特長は比較的若い年代から発症する点で、20代後半から罹患者数が増え始めます。また、前がん病変と呼ばれる上皮内がんを含めると20代前半から急激に増加することが分かります。国内では、毎年約1万人の女性が子宮頸がんに罹患しますが、上皮内がんを含めるとその数字は約3.5万人にのぼり、約3,000人の方が命を落としています。また、命は助かったとしても、手術によって妊娠が出来なくなることも少なくありません。
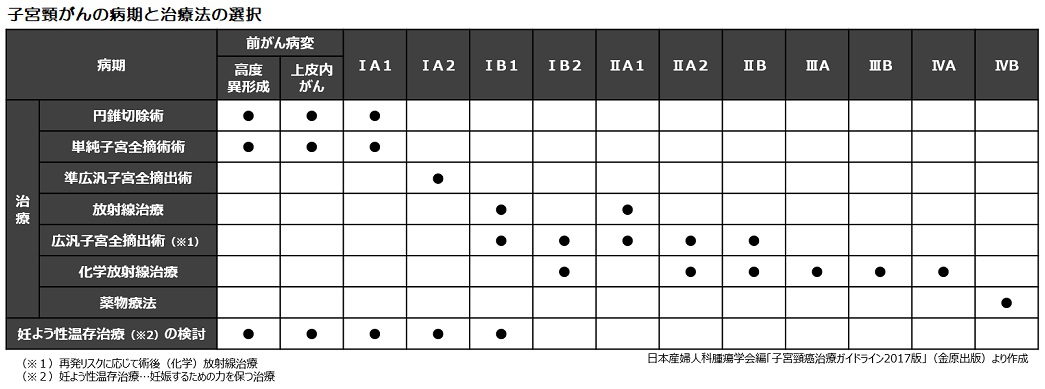
病期分類と治療
子宮頸がんでは異形成(細胞の異常)と呼ばれるがんになる前の状態があり、それが進行すると高度な異形成へと進み、がんとなります。高度異形成と上皮内がんは前がん病変とされており、子宮頸がんではこの前がん病変の段階でも治療を行います。また、妊娠の可能性を残した治療(妊よう性温存治療)を考慮する場合は、ⅠB1期までに治療を開始する必要があります。
(治療法の詳細は下記参考情報より、「国立がん研究センター がん情報サービス」をご確認ください)
(治療法の詳細は下記参考情報より、「国立がん研究センター がん情報サービス」をご確認ください)
子宮頸がんの原因と予防・検診
子宮頸がんの9割以上は、HPVというウイルスの感染が原因であることがわかっています(がんと感染 ~ヒトパピローマウイルス(HPV)参照)。子宮頸がんは、早期がんのうちに治療すれば治癒率も高く、また子宮を温存できる可能性もある一方で、進行がんになると再発率・死亡率も高くなります。子宮頸がんの予防にはHPVワクチンによる一次予防がまず大切であり、次に、子宮頸がん検診で異形成や初期の段階で早期発見し、早期治療をうけること(二次予防)が重要です。
子宮頸がん検診では、対策型検診として実施されている細胞診での検診法が確立されています。PETがん検診ではPETやMRIで早期がん(がんが子宮頸部にとどまる)を発見することが出来ますが、より早期のがんや異形成については直接細胞を採取する細胞診での検診の方が優れていると考えられますので、PETがん検診をご受診の場合でも併用していただくことをお勧めしています。
婦人科の受診はハードルが高いと感じていらっしゃる方も多いかと思いますが、このコラムでHPVワクチンや子宮頸がん検診に興味を持っていただけた方は、気軽に婦人科の専門医に相談してみてはいかがでしょうか。
子宮頸がん検診では、対策型検診として実施されている細胞診での検診法が確立されています。PETがん検診ではPETやMRIで早期がん(がんが子宮頸部にとどまる)を発見することが出来ますが、より早期のがんや異形成については直接細胞を採取する細胞診での検診の方が優れていると考えられますので、PETがん検診をご受診の場合でも併用していただくことをお勧めしています。
婦人科の受診はハードルが高いと感じていらっしゃる方も多いかと思いますが、このコラムでHPVワクチンや子宮頸がん検診に興味を持っていただけた方は、気軽に婦人科の専門医に相談してみてはいかがでしょうか。
【参考情報】
・厚労省「ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~」
・日本産婦人科学会「子宮頸がんとHPVワクチンに関する正しい理解のために」
・日本産婦人科学会「子宮頸がん」
・国立がん研究センター がん情報サービス「子宮頸がん」
・日本産婦人科学会「子宮頸がんとHPVワクチンに関する正しい理解のために」
・日本産婦人科学会「子宮頸がん」
・国立がん研究センター がん情報サービス「子宮頸がん」
看護師 (005-2)